Usuwanie znamion Poznań Dermatologia i Medycyna Estetyczna
Spis treści:
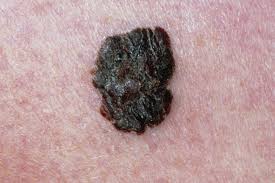
Dermatoskopia jest nieinwazyjną metodą diagnostyczną, polegającą na obserwacji zmian skórnych w powiększeniu 10- 40 krotnym, przy pomocy specjalnego urządzenia optycznego zwanego dermatoskopem, Znajduje ona największe zastosowania we wczesnej diagnostyce czerniaka. Dzieki powiększeniu pod precyzyjnym oświetleniem, możemy dzięki tej metodzie dojrzeć niedodstępne dla oka nieuzbrojonego głębsze struktury skóry – granicę skórno – naskórkową oraz warstwę brodawkowatą skóry. W rękach doświadczonego lekarza dermatoskopisty, kliniczne rozpoznawanie malanocytarnych , niemelanocytarnych, złośliwych i niezłośliwych zmian skórnych jest o około 30 % efektywniejsze niż bez użycia dermatoskopu.
Klasyczne badanie dermatoskopowe poprzedzone jest pokryciem obszaru skóry będącego przedmiotem badania medium eliminującym odbicia światła i czyniącym przeźroczystą warstwę rogową naskórka. Medium tym najczęściej jest olej imersyjny lub mineralny. żel. alkohol lub woda. Przy użyciu dermaroskopów ze spolaryzowanym źródłem światła, zastosowanie medium nie jest konieczne, badanie można też przeprowadzić bez konraktu ze skórą pacjenta.
Rewolucja technologiczna dotycząca obszarów optyki cyfrowej, dostarcza nam obecnie nieograniczone możliwości przetwarzania i rejestracji obrazu, co przekłada się zasadniczo na praktykę lekarską. Połączenie najwyższej klasy przenośnego dermatoskopu optycznego z optyką cyfrową najnowszych smartfonów, oddała w ręce dermatologów potężne narzędzie mogące konkurować z najlepszymi videodermatoskopami stacjonarnymi. Oczywiście dermatoskopia przeprowadzona przy pomocy najwyższej klasy videodermatoskopu cyfrowego jest wygodniejsza przy stacjonarnym mapowaniu bardzo licznych atypowych znamion. W naszym gabinecie do rutynowej kontroli zmian skórnych używamy najnowszego, wyposażonego w doskonałą optykę dermatoskopu DL4 połączonego specjalną przystawką z rejestratorem obrazu Samsung. Najwyższej jakości zdjęcia, wykonane przy pomocy tego urządzenia, połączone z możliwością dodatkowego powiększenia cyfrowego, gwarantują absolutną precyzję i dokładność rozpoznania. Zdjęcia dodatkowo przesyłamy wszystkim pacjentom na ich pocztę elektroniczną, co pozwala wykonać badania kontrolne w innych ośrodkach dermatoskopowych. Pamiętajmy, że tylko regularna kontrola obrazu dermatoskopowego znamion, uchronić nas może przed ewentualnym czerniakiem.
W celu uproszczenia i przyśpieszenia diagnostyki dermatoskopowej opracowano wiele algorytmów diagnostycznych, jednym z najprostszych jest skala 3-punktowa, pozwalająca na szybkie zweryfikowanie zmian kwalifikujących się do usunięcia chirurgicznego, bądź pobrania wycinka. Dermatoskopia oparta o tą skalę została ona opracowana z myślą o lekarzach nie mających dużego doświadczenia dermotoskopowego, pozwalając im na oceną najważniejszych cech zmnian skórnych, mogących wskazywać na ewentualny nowotworowa charakter zmiany,
Do najważniejszych cech odróżniających zmniany łagodne od tych, które moga okazać się czerniakiem, należą:
Obecność dwóch z powyższych kryteriów oznacza wysokie prawdopodobieństwo czerniaka. Badania na dużych grupach pacjentów wykazały, że stosowanie tej metody, pozwala na rozpoznanie z ponad 90% dokładnością czerniaka złośliwego.
Ocena znamion barwnikowych opiera się między innymi o analizę wzoru, czyli rozkładu barwnika będącego charakterystycznym dla danej zmiany. Wyróżnia się cztery główne wzorce barwnikowe:
W celu uproszczenia i przyśpieszenia diagnostyki dermatoskopowej opracowano wiele algorytmów diagnostycznych, jednym z najprostszych jest skala 3-punktowa, pozwalająca na szybkie zweryfikowanie zmian kwalifikujących się do usunięcia chirurgicznego, bądź pobrania wycinka. Dermatoskopia oparta o tą skalę została ona opracowana z myślą o lekarzach nie mających dużego doświadczenia dermotoskopowego, pozwalając im na oceną najważniejszych cech zmnian skórnych, mogących wskazywać na ewentualny nowotworowa charakter zmiany,
Do najważniejszych cech odróżniających zmniany łagodne od tych, które moga okazać się czerniakiem, należą:
Obecność dwóch z powyższych kryteriów oznacza wysokie prawdopodobieństwo czerniaka. Badania na dużych grupach pacjentów wykazały, że stosowanie tej metody, pozwala na rozpoznanie z ponad 90% dokładnością czerniaka złośliwego.
Diagnostyka czerniaka jest głównym zadaniem badania dermatoskopowego. Czynnikiem decydującym o przewadze tego badania nad innymi jest jego wielka prostota i dostępność dla prawie każdego zainteresowanego lekarza. Opierając się na podstawowych algorytmach, bez większych problemów i długotrwałych szkoleń zdiagnozować można większość zmian mających charakter czerniakowy. Jednym z takich algorytmów jest pięć specyficznych dla czerniaka elementów:
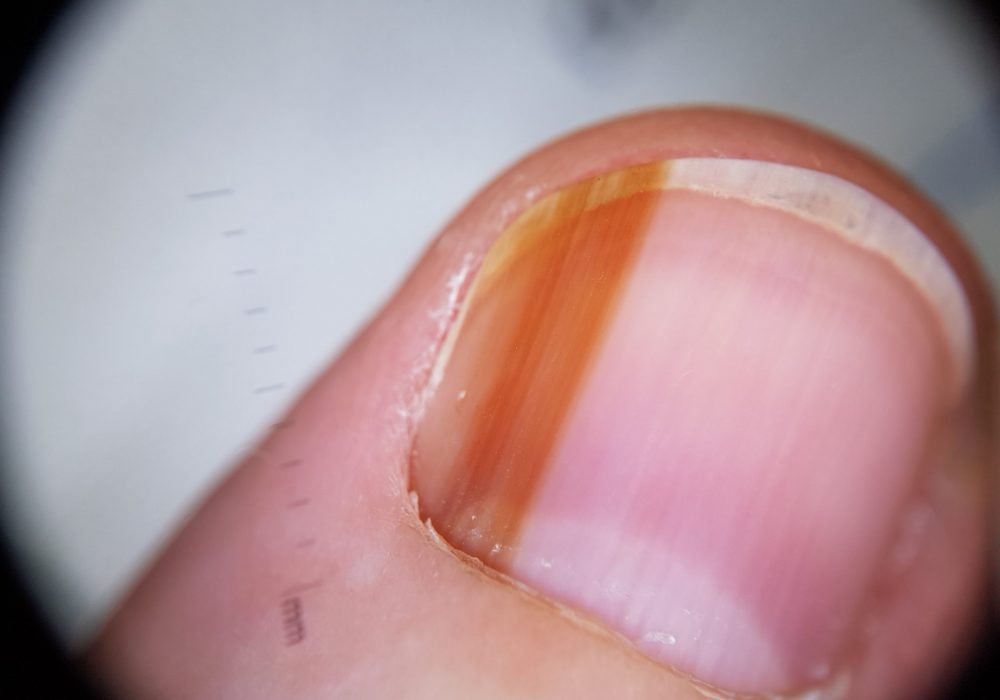
Około 1% czerniaków tworzy się pod płytką paznokciową. Choroba jest często późno diagnozowana, co w zasadniczy sposób wpływa na rokowanie. Lekarze dość często spotykają się ze zmianami w obrębie płytki paznokciowej, zazwyczaj mają one charakter pourazowy i są niegroźne. Nie należy jednak nigdy lekceważyć żadnej zmiany, gdyż znane są przypadki że czerniaka zbyt późno rozpoznano właśnie w miejscu dawnego urazu, a wywiad tylko zmylił lekarza, gdyż urazy nie są czynnikiem, który może wywołać chorobę nowotworową. Dlatego też każdą zmianę należy dokładnie badać, gdyż dermatoskopowe objawy czerniaka podpaznokciowego są dość charakterystyczne.
W obrębie paznokci zmiany mają najczęściej charakter pasmowatych, linijnych przebarwień. W ich diagnostyce różnicowej, wymagającej sporego doświadczenia, najważniejsze jest odróżnienie ewentualnego czerniaka od znamienia melacytarnego, wybroczyn i krwiaków, włókniaków i innych rzadszych zmian występujących w tym rejonie.
Błony śluzowe mogą być miejscem w którym obecne sa zmiany zarówno melanocytarne jak i niemelanocytarne. Odróżnienie ich ma zasadnicze znaczenie diagnostyczne. Na szczęście większość zmian na błonach śluzowych ma charakter łagodny, tym niemniej należy zachować dużą ostrożność, gdyż czasem mogą być one pierwotną lokalizacją zmian nowotworowych, z czerniakiem włącznie. Dermatoskopowe kryteria diagnostyczne są podobne jak w przypadku zmian obecnych w innych lokalizacjach: asymetria struktury i kształtu, nietypowy rozkład barwnika, itp.
Zakażenie wirusem HPV (human papilloma virus) objawia się między innymi powstawaniem brodawek wirusowych, na stopach, rękach i twarzy. Jest wiele rodzajów wirusa, do najpowszechniejszych należy typ 1 – wywołujący brodawki stóp, typ 2 – wywołujący brodawki rąk i typ 3 – wywołujący brodawki płaskie na twarzy. Ich rozpoznanie makroskopowe zazwyczaj nie jest trudne i dermatoskopia jest w tym przypadku badaniem czysto uzupełniającym. Najczęstszym objawem dermatoskopowym są wybroczynki i liczne punkcikowate naczynka krwionośne, niekiedy z pogrubiałymi liniami skórnymi – w tym przypadku należy zdawać sobie sprawę, że podobny obraz może występować w niektórych postaciach czerniaka złośliwego. Dlatego też przy pojedynczej zmianie, co rzadko spotyka się w przypadku brodawek. należy zachować szczególną ostrożność. Brodawki płciowe (condylomata acuminata) sa łatwe do rozpoznania bez użycia dermatoskopu i w tym przypadku badania tego się raczej nie wykonuje.
Świerzb (scabies) ze względu na dużą zaraźliwość, jest niestety dość często spotykaną chorobą. Dotyczy one nie tylko, jak się powszechnie uważa – bezdomnych i osób o niskiej higienie osobistej, rozpoznajemy to schorzenie także wśród osób bardzo dbających o siebie. Objawem postawowym jest bardzo dokuczliwy świąd, szczególnie w nocy. Rozpoznanie świerzbu nie zawsze jest łatwe, a badanie dermatoskopowe jest w tym przypadku bardzo przydatne, ze względu na charakterystyczny obraz. W naskórku widzimy wyraźne, kręte korytarze, zakończone trójkątną strukturą w kształcie latawca. Jest to norka w której świerzbowce składają jaja, Choroba jest łatwa w leczeniu, zazwyczaj wystarczy jednokrotne posmarowanie Infectoscabem. Konieczne jest teź wygotowanie pościeli, odzieży lub też szczelne zamkniecie jej w foliowych workach, w których pozbawiony pokarmu stawonóg ginie z głodu w ciągu kilku dni.
Badania obrazu mikroskopowego skóry miały swój początek w 1663 roku. Pierwsze tego typu eksperymenty przeprowadził Johan Kolhaus, który jako pionier obserwował przebieg naczyń wału paznokciowego u ludzi przy pomocy mikroskopu. W 1878 roku Abbe unowocześnił metodę obserwacji poprzez zastosowanie olejku immersyjnego pomiędzy soczewką a skórą.
Pozwoliło to uwidocznić więcej detali i przyczyniło się do zwiększenia wartości diagnostycznej badania. W 1893 roku Unna opublikował pracę pod tytułem „Diaskopia”, opisując szczegółowo badanie mikroskopowe skóry z zastosowaniem olejku immersyjnego. Następnym przełomem w dermatoskopii było zastosowanie wewnętrznego źródła światła, wbudowanego w urządzenie, co zdecydowanie poprawiło jakość obrazu.
Po raz pierwszy termin „dermatoskopia” używany był przez Saphiera w latach dwudziestych dwudziestego wieku a ostatecznie termin ten utrwalił brytyjski dermatolog Goldman. Był on też pierwszym naukowcem, który wykorzystał dermatoskop do diagnostyki znamion melanocytarnych i różnicowania tych zmian z czerniakiem. Do dzisiaj jest to główne zastosowanie tego badania.
Dermatoskopia rozpowszechniła się w latach osiemdziesiątych dwudziestego wieku, kiedy to stała się badaniem wykonywanym przez bardzo wielu dermatologów. Kolejny wielki postęp pojawił się wraz z wyeliminowaniem konieczności używania olejku immersyjnego poprzez zastosowanie światła spolaryzowanego.
W czasach dzisiejszych dermatoskop jest podstawowym narzędziem diagnostycznym, używanym przez dermatologów i często chirurgów. Dzięki licznym badaniom opracowano algorytmy rozpoznawcze, dzięki którym z prawie 80% prawdopodobieństwem jesteśmy w stanie rozpoznać zmiany czerniakowe.
jest badaniem, którego głównym celem jest wczesne wykrycie ewentualnych melanocytarnych zmian nowotworowych.
Czerniak jest jednym z najgroźniejszych nowotworów występujących u człowieka. Wysoka śmiertelność związana jest przede wszystkim ze zbyt późnym wykryciem, co uniemożliwia wdrożenie skutecznego leczenia. Niska świadomość zagrożenia, lekceważenie objawów lub podejmowanie przez pacjenta paramedycznych prób radzenia sobie z podejrzanymi zmianami skórnymi, są sprzymierzeńcami czerniaka, który występuje niestety coraz częściej.
Znamiona mamy wszyscy. Przeważająca ich część jest niegroźna i nigdy nie zmieni się w nowotwór. To dobra wiadomość, ale tylko wtedy gdy kontrolujemy się regularnie u dermatologa i unikamy czynników ryzyka – ze słońcem na pierwszym miejscu. Stosowanie filtrów przeciwsłonecznych i unikanie słońca jest podstawą profilaktyki.
Dermatoskopia znamion jest wspaniałą metodą diagnostyczną, pozwalającą szybko i z dużą pewnością wytypować podejrzane zmiany. Twierdzi się nawet, że jeśli dermatoskopista przygląda się znamieniu dłużej niż dziesięć sekund to należy takie znamię usunąć.
Mamy wiele modeli dermatoskopów, od podręcznych za 300 zł do skomputeryzowanych stacjonarnych jednostek za kilkadziesiąt tysięcy złotych. Nie ma większego znaczenia klasa sprzętu, gdyż w rękach doświadczonego dermatologa ich wartość diagnostyczna jest podobna. Oczywiście u pacjentów z wielką liczbą znamion, gdy trzeba zrobić mapę ciała, komputer jest najwygodniejszy.
Jak często powinno badać się znamiona? Najlepiej raz do roku i u tego samego lekarza. Oczywiście w praktyce rzadko jest to możliwe, więc badajmy się po prostu jak tylko mamy okazję. W przypadku jednak gdy w rodzinie ktoś chorował na czerniaka, regularne badanie jest koniecznością i to co 6 miesięcy.
Sygnałem alarmowym do natychmiastowego, bezwzględnego zgłoszenia się do lekarza jest powiększanie się znamienia , pojawienie się czerwonej obwódki, świąd, pieczenie lub pokrwawianie.
Pamiętajmy, tylko wczesne wykrycie czerniaka daje szansę na skuteczne wyleczenie i powrót do zdrowia, korzystajmy więc z prostej dermatoskopii jak najczęściej się da.